Scopri lo studio dentistico di Milano Motta Jones, Rossi & Associati
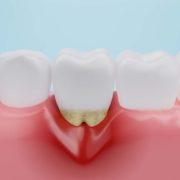
/in Specializzazioni dello studio dentistico/da Studio MottarossiParodontite, cura risolutiva
/in Malattie infiammatorie, Specializzazioni dello studio dentistico/da Studio MottarossiElettromiografo dal dentista, a cosa serve
/in Specializzazioni dello studio dentistico/da Studio MottarossiPolisonnografia e dispositivi anti russamento
/in Specializzazioni dello studio dentistico/da Studio MottarossiSedazione cosciente dal dentista: tipologie e benefici
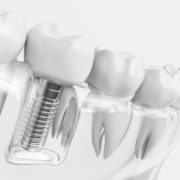
/in Specializzazioni dello studio dentistico/da Studio MottarossiImplantologia a carico immediato: domande e risposte
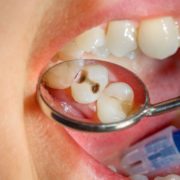
/in Specializzazioni dello studio dentistico/da Studio MottarossiPrevenzione malattie dei denti: carie e gengiviti nel mirino
/in News, Ortodonzia del bambino, Specializzazioni dello studio dentistico/da Studio MottarossiLa sigaretta elettronica fa male al cavo orale e favorisce la comparsa di carie
/in Estetica Dentale, Ortodonzia del bambino, Specializzazioni dello studio dentistico/da Studio MottarossiDenti storti, terapie ortodontiche efficaci per risolvere il problema
/in Estetica Dentale, Ortodonzia del bambino, Specializzazioni dello studio dentistico/da Studio MottarossiChi Siamo
Lo Studio dentistico Motta Jones Rossi & Associati di Milano è specializzato in odontoiatria per adulti, odontoiatria per bambini, chirurgia orale, implantologia, ortodonzia invisibile (es. Invisalign – apparecchio invisibile e trasparente), cura delle malattie parodontali, cura dei denti del giudizio, prevenzione e igiene dentale, chirurgia ricostruttiva 3D, estetica dentale. Un centro odontoiatrico che accompagna il paziente lungo tutto il suo percorso, fornendo consulenza terapeutica, risoluzione ai problemi dei denti e assistenza.
Articoli Recenti
 Mal di denti d’estate. Da cosa dipende e come evitarlo23 Luglio 2024 - 10:16
Mal di denti d’estate. Da cosa dipende e come evitarlo23 Luglio 2024 - 10:16 Denti consumati, cause dello smalto dei denti rovinato e prevenzione12 Luglio 2024 - 16:19
Denti consumati, cause dello smalto dei denti rovinato e prevenzione12 Luglio 2024 - 16:19 Anestesia dal dentista, è pericolosa?26 Giugno 2024 - 18:04
Anestesia dal dentista, è pericolosa?26 Giugno 2024 - 18:04 Infiammazione del trigemino, diagnosi e trattamento dal dentista12 Giugno 2024 - 10:27
Infiammazione del trigemino, diagnosi e trattamento dal dentista12 Giugno 2024 - 10:27
Venite a trovarci
Categorie
Direttore sanitario
Dott. Enrico Riva