Qual è il costo della radiografia ai denti?
Conoscere il costo della radiografia ai denti è una preoccupazione di molti quando si ha la necessità di effettuare esami e verifiche periodiche della propria dentatura. Effettuare radiografie ai denti è una manovra spesso indispensabile per poter eseguire una diagnosi corretta e pianificare le cure più idonee. Infatti, tramite una radiografia ben eseguita, è possibile vedere le strutture del corpo, altrimenti impossibili da visualizzare ad occhio nudo. Le radiografie vengono anche chiamate lastre. Questa denominazione ha una storia antica e risale a quando le prime radiografie erano fabbricate su supporto rappresentato da una vera e propria lastra in vetro su cui erano stratificati i materiali chimici necessari.
Oggi, quasi tutti gli esami radiografici vengono eseguiti tramite sensori che permettono la gestione e visualizzazione in formato digitale. I dentisti eseguono diverse tipologie di radiografie ed è importante mettere in conto che questo tipo di esame ha dei costi, sia economici che biologici.
IL COSTO DELLA RADIOGRAFIA AI DENTI VARIA IN BASE ALLA TIPOLOGIA
Le radiografie che vengono effettuate più comunemente dal dentista sono la radiografia panoramica delle arcate dentali e la radiografia endorale o periapicale. La radiografia panoramica o ortopantomografia permette di visualizzare tutta la bocca del paziente ed anche diverse strutture ossee limitrofe. Come dice il termine stesso, offre una panoramica della condizione orale del paziente, ma non consente di scendere nei particolari. Con l’ortopantomografia è possibile eseguire diagnosi di patologie di dimensioni consistenti.
Per poter visualizzare problematiche più localizzate e di dimensioni più ridotte è necessario eseguire le radiografie endorali o periapicali. In questo tipo di esame si visualizzano lesioni di dimensioni più ridotte come piccoli granulomi, carie di piccole o medie dimensioni, piccoli ascessi. Altre tipologie più specifiche di radiografie come la teleradiografia e la tomografia assiale computerizzata (TAC) vengono utilizzate per scopi ortodontici o chirurgici.
FATTORI CHE INFLUISCONO SUL COSTO DELLA RADIOGRAFIA AI DENTI
I costi di un esame radiografico sono essenzialmente di due tipi: costi biologici e costi economici. Il costo biologico è legato al potenziale danno che i raggi X possono provocare ai tessuti. Il costo economico è invece legato al costo delle apparecchiature ed al loro funzionamento. I vantaggi delle attuali apparecchiature radiografiche digitali sono la comodità, la precisione e la necessità di usare una dose minore di raggi X. Il loro costo d’acquisto e di manutenzione, però, supera di gran lunga quello dei sistemi radiografici di una volta. La buona notizia per il paziente è che nonostante quanto appena descritto, il costo economico delle radiografie al paziente non è aumentato in maniera proporzionale. Inoltre, il prezzo dell’esame può variare sensibilmente anche in base al tipo di studio dove si esegue l’esame, se è privato oppure in convenzione ed in base alla complessità delle problematiche dentali.
Differenze tra i vari tipi di radiografie ai denti.
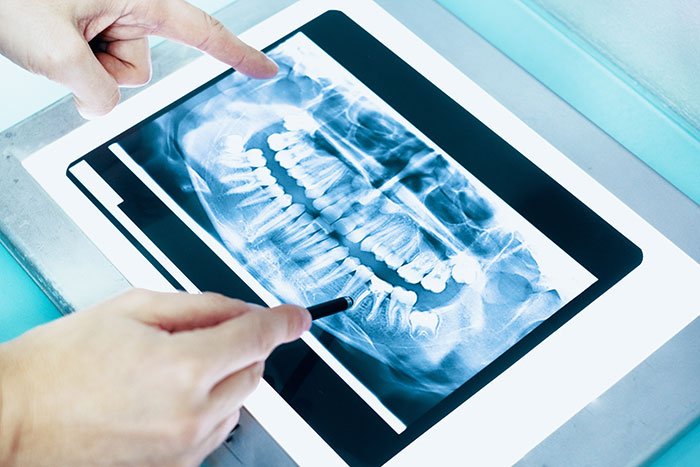
costo-radiografia – Studio Motta Jones, Rossi e Associati
Per comprendere la variabilità del costo della radiografia ai denti, si devono tenere in considerazione alcune specifiche caratteristiche degli esami. Le radiografie endorali si possono realizzare con macchinari diversi a seconda del tipo di tecnologia che lo studio dentistico ha deciso di adottare. Si tratta comunque di sistemi che hanno dei costi di diverse migliaia di euro. Le radiografie che si ottengono sono rappresentate da un file digitale e permettono di visualizzare 3 o 4 denti con un’emissione minima di radiazioni. La radiografia viene acquisita da un sensore e viene visualizzata tramite computer su un monitor. L’opportuna elaborazione consente anche di vedere dettagli che prima era impensabile visualizzare. Per le ortopantomografie e le TAC si utilizzano macchinari di ultima generazione che forniscono immagini digitali di precisione elevata. Le TAC che fanno uso di tecnologia Cone Beam consentono anche una ricostruzione in 3D della struttura che si vuole esaminare.
PERCHÉ NON SI PUÒ PREVENTIVARE CON CERTEZZA IL COSTO DELLA RADIOGRAFIA AI DENTI
Lo studio dentistico non è un centro radiologico e le lastre e le radiografie di vario tipo sono effettuate in funzione delle terapie stabilite dal dentista di uno studio per ciascun paziente. In generale, lo studio dentistico non può “vendere” l’esame diagnostico ed il relativo referto. È infatti obbligatorio che il referto sia eseguito da uno specialista radiologo. Presso gli studi dentistici di solito non è presente la figura professionale del radiologo, per questa ragione non è possibile stimare in anticipo dei costi “di massima” per questo esame.
QUANDO È NECESSARIO ESEGUIRE UNA RADIOGRAFIA AI DENTI?
Solitamente, si ricorre alla radiografia ai denti:
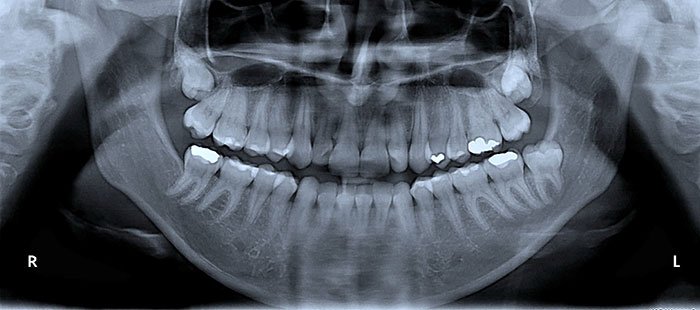
costo-radiografia – Studio Motta Jones, Rossi e Associati
- in presenza di una malattia del seno mascellare;
- in caso di carie;
- in presenza di inclusione dentale;
- in caso di sialolitiasi;
- in presenza di un granuloma apicale;
- in presenza di anomalie facciali;
- quando vi è una carie primaria di grandi dimensioni;
- in caso di denti soprannumerari;
- se il paziente ha delle fratture della mandibola;
- per una valutazione delle condizioni del cavo orale, prima di un intervento chirurgico;
- per eseguire dei controlli periodici nel tempo.









 State of the art and newperspectives in bone and implant surgery - Studio Motta Jones, Rossi & Associati
State of the art and newperspectives in bone and implant surgery - Studio Motta Jones, Rossi & Associati