Saremo lieti di rispondere a tutte le vostre domande
LA MALATTIA PARODONTALE
Il nostro studio dentistico si occupa anche di curare la malattia parodontale, chiamata altresì parodontopatia. La parodontologia è la branca dell’odontoiatria che si occupa della diagnosi e cura delle malattie legate all’apparato di sostegno dei denti, detto parodonto.
Questo è costituito dalla gengiva, dal legamento parodontale (che lega il dente all’osso), dal cemento radicolare (il tessuto che ricopre le radici dei denti) e dall’osso alveolare (l’organo di attacco dei denti).
In particolare, la parodontologia ha come principale oggetto di studio e cura la parodontopatia.
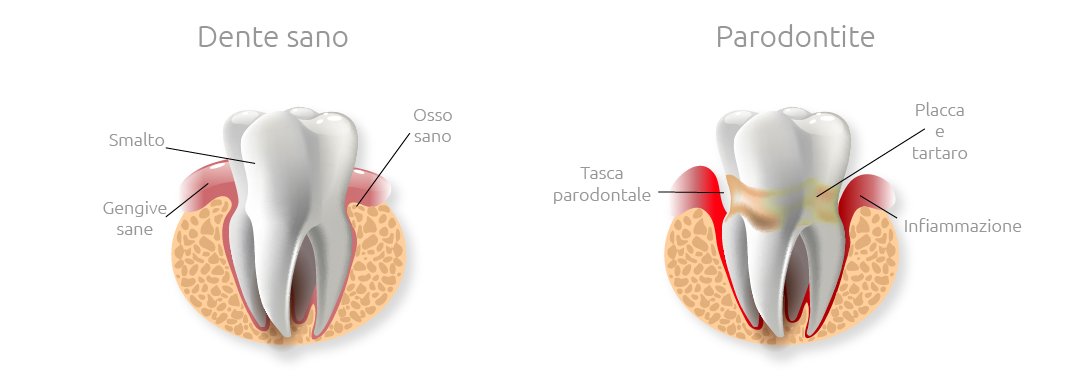
Quella che comunemente viene chiamata piorrea non è altro che la manifestazione acuta (con gengive gonfie e fuoriuscita di pus dalle gengive) della malattia parodontale.
ASPETTI FONDAMENTALI LEGATI ALLA PARODONTOLOGIA
Tratteremo di seguito alcuni aspetti legati alla parodontologia e alla cura della malattia parodontale, in particolare:
Presso il nostro studio medico dentistico a Milano abbiamo l’obiettivo di intervenire tempestivamente per la cura della malattia parodontale. Le cause di questa patologia, individuate finora, sono riconducibili a diversi fattori:
- una predisposizione genetica, come la maggior parte dei disturbi legati ai denti e che comprendono, in generale, lo stato di salute del cavo orale;
- una forte carica batterica all’interno del cavo orale, che stimola la produzione della placca, dovuta spesso a una scarsa igiene dentale. La placca batterica in una fase iniziale provoca la gengivite e, se trascurata, può sfociare nella parodontopatia;
- il fumo, che accelera e rende più aggressivo il decorso della malattia parodontale in quanto indebolisce i tessuti locali e crea le condizioni favorevoli alla crescita batterica;
- lo stress, poiché indebolisce il sistema immunitario;
- la gravidanza, periodo in cui la paziente è soggetta a numerosi sbalzi ormonali che favoriscono l’insorgenza di gengiviti e malattie parodontali;
- alcune patologie di tipo generale che non interessano strettamente l’apparato orale, tra cui il diabete, diverse tipologie di artrite reumatoide e le deficienze immunitarie congenite o acquisite.
I primi sintomi della malattia parodontale che riscontrano i pazienti del nostro studio dentistico sono:
- il sanguinamento delle gengive, soprattutto quando vengono spazzolate;
- il dolore a livello delle gengive;
- la formazione di spazi vuoti tra i denti;
- le gengive gonfie;
- il diradamento o la recessione gengivale;
- l’alito cattivo persistente;
- la comparsa di pus tra denti e gengive;
- la maggiore sensibilità dei denti durante la masticazione;
- la progressiva mobilità dei denti.
In questi casi, i nostri medici dentisti professionisti si apprestano ad effettuare una diagnosi della malattia con l’ausilio di diversi e innovativi strumenti diagnostici, tra cui:
- il sondaggio parodontale, minimamente invasivo. Consiste nell’applicazione di una sonda millimetrica tra il dente e la gengiva, fino ad arrivare al fondo del solco gengivale. In presenza della patologia, una colonizzazione batterica lungo la radice del dente ha l’effetto di “scollare” la gengiva dalla radice e di riassorbire l’osso di sostegno della radice stessa. Si forma una tasca che contorna il profilo della radice dentale. Nel tempo, ciò può generare la mobilità del dente e la successiva perdita dello stesso;
- il charting, permette di registrare la presenza e profondità delle tasche parodontali presenti, la placca batterica e il sanguinamento. Viene eseguita una mappatura della situazione gengivale al fine di confrontare nel tempo l’evoluzione della parodontopatia e vedere gli effetti di un’eventuale terapia parodontale in atto;
- la radiografia endorale, che fornisce informazioni dettagliate sullo stato di salute dei denti dal punto di vista radiografico. Questa è in grado di evidenziare la condizione delle strutture dure del parodonto (osso e radice);
- il test genetico, che viene eseguito su un prelievo di saliva, per valutare un’eventuale predisposizione genetica nei confronti della parodontopatia. Fornisce una valutazione predittiva;
- il test microbiologico, che viene eseguito su di un campione di fluido della tasca gengivale per verificare la presenza dei ceppi batterici direttamente responsabili della malattia parodontale.
La malattia parodontale si può curare con successo se viene diagnosticata preventivamente. Anche nei casi di un suo eccessivo avanzamento, è possibile bloccarne l’andamento che ha un carattere tipicamente degenerativo cronico.
La giusta sinergia tra il dentista, l’igienista dentale e la collaborazione del paziente è un elemento imprescindibile per la cura della parodontopatia. Una volta effettuata la diagnosi, i dentisti che collaborano con il nostro studioscelgono quale percorso terapeutico intraprendere per la cura della malattia parodontale.
Una prima terapia, preliminare a tutte le altre, chiamata terapia iniziale o terapia causale, ha l’obiettivo di migliorare l’igiene orale del paziente. Questa consiste in una riduzione significativa e stabile della placca batterica, del tartaro sopragengivale e sottogengivale, attraverso l’uso di strumenti per la pulizia orale professionale. A questa terapia iniziale seguono altri trattamenti mirati.
I trattamenti che seguono la terapia iniziale sono:
- la levigatura delle radici, chiamata tecnicamente scaling o rootplaning, che consiste nella levigatura sottogengivale delle radici dei denti, una procedura che viene effettuata sotto anestesia locale;
- la terapia antibiotica, poiché la malattia parodontale è dovuta essenzialmente a un’infezione batterica. In molti casi l’assunzione di antibiotici favorisce l’eliminazione definitiva dei batteri nelle tasche gengivali e rende possibile la cura della malattia parodontale;
- la terapia laser che, associata ai presidi medici sopramenzionati, aiuta a eliminare i batteri. Si tratta di una terapia non invasiva e indolore per il paziente;
- la terapia chirurgica o chirurgia parodontale, che viene impiegata solo dopo le fasi sopraelencate e in zone dove persiste la presenza di tasche gengivali profonde. Consiste nell’eliminazione chirurgica delle tasche gengivali e ossee ottenuta rimodellando il tessuto osseo, gengivale e dentale. In alcuni casi, si possono impiegare anche delle tecniche che hanno l’obiettivo di rigenerare il tessuto perso;
- la chirurgia muco-gengivale, che ha lo scopo di ripristinare l’aspetto estetico e funzionale del tessuto gengivale. A seconda dei casi, è possibile intervenire sulla gengiva e aggiungere, spostare o rimuovere del tessuto gengivale.
Il mantenimento dello stato di salute parodontale raggiunto costituisce la vera e propria chiave di successo per la cura definitiva della malattia parodontale. Al termine del piano terapeutico, i medici odontoiatri del nostro studio dentistico si attivano per la cosiddetta fase di mantenimento dello stato di salute dell’apparato parodontale.
In questa fase, programmiamo con i nostri pazienti delle visite di controllo periodiche, che spesso vengono associate alle sedute d’igiene orale professionale eseguite dall’igienista dentale.La frequenza delle visite varia a seconda del problema di cui ha sofferto il paziente e della situazione parodontale raggiunta dopo la terapia. Conta molto anche la concreta capacità del paziente di mantenere un buon livello di igiene orale nella quotidianità.
Di solito, nel corso del primo periodo di osservazione, dopo il ciclo di terapia eseguito, consigliamo una visita di controllo almeno ogni 6 mesi.
Chi Siamo
Lo Studio dentistico Motta Jones Rossi & Associati di Milano è specializzato in odontoiatria per adulti, odontoiatria per bambini, chirurgia orale, implantologia, ortodonzia invisibile (es. Invisalign – apparecchio invisibile e trasparente), cura delle malattie parodontali, cura dei denti del giudizio, prevenzione e igiene dentale, chirurgia ricostruttiva 3D, estetica dentale. Un centro odontoiatrico che accompagna il paziente lungo tutto il suo percorso, fornendo consulenza terapeutica, risoluzione ai problemi dei denti e assistenza.
Articoli Recenti
Venite a trovarci
Categorie
Direttore sanitario
Dott. Enrico Riva

